NTM Eine Dermatologische „Quantité Négligeable?
Meine lieben Kolleginnen und Kollegen, NTM
das Akronym „NTM“ ist die international gängige Kurzformel für „NichtTuberkulöse Mykobakterien“. Bekannt sind die NTM fast so lange wie die Erreger der Tuberkulose selbst.
Meine lieben Kolleginnen und Kollegen, NTM
das Akronym „NTM“ ist die international gängige Kurzformel für „NichtTuberkulöse Mykobakterien“. Bekannt sind die NTM fast so lange wie die Erreger der Tuberkulose selbst. Allerdings wurde ihre klinische Bedeutung erst in den 1950er Jahren wahrgenommen. Früher firmierten sie unter der Bezeichnung „atypische“ Mykobakterien. So haben es viele noch in Erinnerung. Danach als MOTT – „Mycobacteria other than TB or leprosy“- und letztendlich als „Nichttuberkulöse Mykobakterien“, NTM, ein allgemein akzeptierter Name.
Systemische NTM-Infektionen waren in der Zeit vor HAART für immundeprimierte HIV-Patienten eine relevante und lebensgefährdende Bedrohung. Dies Bedrohungsszenarium hat sich für AIDS-Patienten inzwischen deutlich reduziert, da eine therapeutisch stabilisierte, chronifizierte HIV-Infektion mit einer nahezu normalen Immunsituation einhergeht.
In diesem Newsletter geht es um das vielgestaltige, dermatologische Szenarium der NTM -Infektionen in der Post-AIDS-Periode. Und hier meine erste Frage: Was assoziieren Sie mit den Begriffen „Nichttuberkulöse Mykobakteriosen“? Ich tippe mal auf die Vorzeigekrankheit „Schwimmbadgranulom“. Das wäre nicht wirklich überraschend.
Aber der Begriff NTM umfasst sehr viel mehr! Unternehmen wir also gemeinsamen einen dermatologisch -literarischen Streifzug durch die Krankheitsfamilie der „Nichttuberkulösen Mykobakteriosen“ mit dem Versuch, diese systematisch und für uns Kliniker nachvollziehbar zu ordnen.
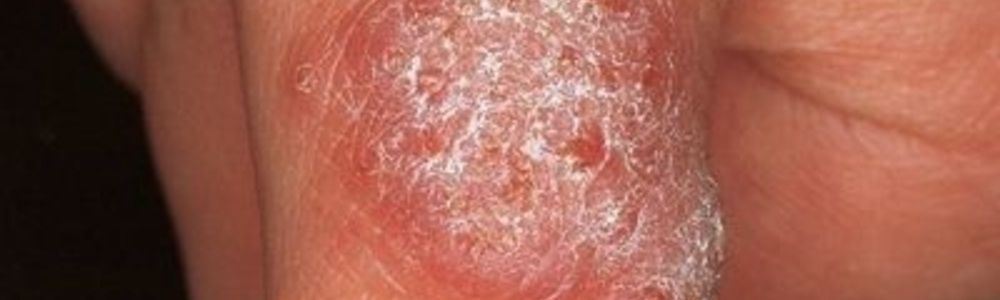
Klassisches Bild des sog. Schwimmbadgranuloms
Zum Schwimmbadgranulom: Eigentlich klingt der Name „Schwimmbadgranulom“ geradezu harmlos. Erreger ist das langsam wachsende Mycobacterium marinum. Dieses Bakterium verursacht bei Immunkompetenten eine lokalisierte, gut definierte und gut therapierbare, granulomatöse Infektion, vergleichbar mit der Tuberculosis cutis verrucosa, einer altbekannten, heute seltenen Inokulationstuberkulose. Dermatologische Kompetenz ist erst dann gefragt, wenn die üblichen antibiotischen Therapiemaßnahmen versagt haben. Jedoch stellt das Schwimmbadgranulom nur das bekannte Aushängeschild für eine Familie von kutanen Umweltmykobakteriosen dar. Still und heimlich haben sie sich auch in den Industrieländern ausgebreitet, quasi als infektiologische Erben der Tuberkelbakterien.
Die weltweite Zunahme der NTM-Infektionszahlen in den letzten drei Jahrzehnten betraf v.a. Länder mit niedriger Tuberkuloseprävalenz. Aus Kanada wurde eine Zunahme zwischen 1997 und 2003 von 9,1/100.00 auf 14,1/100.000 Einwohner berichtet; in Australien im Zeitraum 1999 – 2005 von einem Prävalenzanstieg der pulmonalen NTM-Infektionen von 2,2 auf 3,3/100.000 Einwohner. Für die gesteigerten Infektionsquoten wird eine alternde Bevölkerung mit vermehrten Komorbiditäten angeführt. Diskutiert wird auch eine verminderte kreuzreaktive Immunität gegenüber Mykobakterien als Folge der Abnahme an Tuberkuloseinfektionen. Aber letztlich dürfte auch der zunehmende Einsatz von immunmodulierenden Medikamenten (Zytostatika, Immunsuppressiva, Biologika ggfs. in Kombination mit Glukokortikoiden) eine Rolle spielen.
Die NTM-Familie zeichnet sich durch eine breite Vielfalt hinsichtlich Pathogenität, Anpassungsfähigkeit an Umweltbedingungen und Therapieansprechen aus. Mehr als 190 Spezies (Stand 2020) sind bekannt. Die meisten sind im Gegensatz zu M.tuberculosis nur fakultativ humanpathogen. Gerne leben sie als apathogene Prokaryonten im Erdreich oder Wasser. Über das Wasser können sie auch Rohrleitungen in Haushalten erreichen. Dabei sind sie zur Biofilmbildung mit hohen Keimzahlen befähigt. Weiterhin können NTM auch in Lebensmitteln wie pasteurisierter Milch und Käse vorkommen.
Zu den obligat pathogenen Erregern der Tuberkulose und Lepra besteht ein enger pathogenetischer Bezug. Dieser reflektiert sich letztlich auch in der antipodischen Namensgebung „Nichttuberkulöse Mykobakteriosen“. Es ist unausweichlich, dass der Mensch, ohne sich zu infizieren, in ständigem Kontakt mit nichttuberkulösen Mykobakterien steht. Diese Opportunisten werden klinisch relevant bei immunkompromittierenden Grunderkrankungen wie HIV-Infektion/AIDS, Sarkoidose, Lymphomen u.a. Die HIV-Epidemie hat dieses Szenarium vor Einführung der antiretroviralen Therapie drastisch offenbart.
Eingeteilt werden die NTM nach ihrer Wachstumsgeschwindigkeit in:
langsam wachsende NTM
und
schnell wachsende NTM
Langsam wachsende NTM
M. avium und M.-avium-Komplex (v.a. pulmologische Infektionen)
M. celatum (v.a. pulmologische Infektionen bei Immuninkompetenz; Lokalinfektionen der Haut)
M. gordonae (Nachweis auch im Leitungswasser, v.a. pulmonale Infekte, vereinzelt kutane Infektionen)
M. haemophilum (knotige, auch ulzerative Läsionen)
M. intermedium (chronische granulomatöse Dermatitis, auch bei Whirlpool-Infektionen)
M. intracellulare (u.a. verruköse Knoten, auch lupoide Infektionen).
M. kansasii (pulmonale Infektionen, in seltenen Fällen auch Verursacher der zervikalen Lymphadenitis im Kindesalter)
M. lentiflavum (bevorzugter Erreger der zervikalen Lymphadenitis im Kindesalter; komplikativ bei kosmetischen Operationen)
M. malmoense (granulomatöse Hautinfektionen)
M. marinum (Schwimmbadgranulom, verruköse Plaques und Knoten, auch lupoide Infektionen)
M. scrofulaceum (gehäuft bei der zervikalen Lymphadenitis im Kindesalter)
M. simiae (meist pulmonale Infektionen, bei Bakteriämien disseminierte, papulöse oder knotige Hautinfiltrate).
M.smegmatis (artifizielle Infektionen bei kosmetischen Eingriffen/Fillermaterialien)
M. szulgai (disseminierte bakteriämische Hautläsionen bei immunsuppriierten Patienten; zervikale Lymphadenitis im Kindesalter)
M. ulcerans (Buruli Ulcus, in tropischen Zonen häufig; auch in gemäßigten Zonen Australiens (Bairnsdale Ulcer) und Japans.
M. xenopi (gehört zu den häufigen pulmonalen Erregern; wird auch im Leitungswasser nachgewiesen)
__________________________________________________________________
Schnellwachsende NTM
Diese sind deutlich widerstandsfähiger gegenüber verschiedensten Umweltbedingungen. Sie sind deshalb auch weit verbreitet.
M. abscessus (Nachweislich waren Ausbrüche des M. abscessus-Komplexes im Zusammenhang mit kosmetischen Eingriffen und nosokomialen Übertragungen).
M. chelonae (lokalisierte Krankheitsbilder mit sprotrichoid angeordneten Haut- und Weichteilgranulomen nach Inokulation; auch disseminierte Verläufe mit Granulom- oder Abszessbildungen bei Immundefizienz).
M.fortuitum-Komplex (Infektion nach Bagatelltraumen, aber auch nosokomial nach Injektionen, Verweildauerkanülen, Liposuktionen, Tätowierungen, Akupunkturprozeduren; auch nach Face-Lift-Operationen).
M. goodii (nachgewiesen bei Katheter-assoziierte Bakteriämien)
M. immunogenum (v.a. Hautinfektionen z.B. nach kosmetischen Prozeduren und Eingriffen)
M. septicum (Hautinfektionen nach kosmetischen Operationen)
Klinik der kutanen Nichttuberkulösen Mykobakteriosen
Dermatologisch bieten die kutanen NTM-Infektionen ein breites klinisches Spektrum. Dies wird beeinflusst durch die Pathogenität der Erreger, durch diverse Umweltfaktoren und v.a. durch die Immunitätslage der Patienten selbst. Nicht zu vergessen sind Menschen mit seltenen primären Immundefektsyndrome, z.B. MSMD („Mendelian Susceptibility to Mycobacterial Disease“), die speziell durch den Mycobacterium-tuberculosis-Komplex wie auch durch NTM gefährdet sind.
Grundsätzlich lassen sich die kutanen NTM-Infektionen unterteilen in:
Primäre kutane NTM-Infektionen (durch direkte Inokulationen)
und
Sekundäre kutane NTM-Infektionen (als fortgeleitete Infektionen)
Primäre kutane NTM-Infektionen
Verruköse Primärinfektionen: Ein klinisch gut bekanntes Beispiel bieten Infektionen durch das weltweit verbreitete Mycobacterium marinum (Schwimmbadgranulom). Der Erreger verursacht an den Inokulationsstellen umschriebene, kaum dolente, warzenartige Plaques oder Knoten. Fische sind der Hauptwirt und somit auch die Vektoren für die Übertragung auf den Menschen. Kleine oberflächliche Hautwunden sind vermutlich als Eintrittspforte ausreichend. Unbehandelt kann es auch zu einer sporotrichoiden Progression mit kutan/subkutanen Granulombildungen entlang der ableitenden Lymphbahnen kommen.
Schwimmbadgranulom mit "sporotrichoider" Expansion
Pyoderma gangraenosum-artige Primärinfektionen:
Der prototypische Erreger für die ulzerösen Hautinfektionen ist M.ulcerans. Für M. ulcerans gilt eine spezifische geografische Verbreitung in tropischen Zonen in Zentral- und Westafrika (Buruli-Ulkus), aber auch in gemäßigten Klimazonen Australiens (Bairnsdale Ulcer) und Japans konnte der Erreger Fuß fassen. M.ulcerans ist zur Bildung eines nekrotisierenden Exotoxins (Mykolacton) befähigt. Dieses Toxin führt bei den Infektionen zu einer torpiden Gewebezerstörung und tiefen "Pyoderma-gangraenosum-artigen" Ulkusbildung. M.ulcerans ist nicht, wie man eigentlich annehmen möchte, irgendein unwichtiger "Kolibri-Erreger". Im Gegenteil - es nimmt zahlenmäßig nach Tuberkulose und Lepra den dritten Platz der Mykobakterien-Infektionen ein. Übertragungen durch Moskitos wurden diskutiert, nachdem in Australien M.ulcerans in Moskitos (Aedes camptorhynchus) nachgewiesen wurde.
Buruli-Ulkus; Pyoderma-gangraenosum-artige Infektion durch M.ulcerans (Abb. entnommen aus: Elektronische Hochschulschriften der LMU-München)
Lupoide Primärinfektionen
Unzureichend behandelte, primäre kutane NTM-Infektionen können unter Umständen, die in der lokalen Immunantwort zu suchen sind, flächige, Lupus-vulgaris-artige bräunlich atrophische Plaques verursachen. Bisher wurden bei diesen lupoiden Befunden M. marinum und M. intracellulare als Erreger nachgewiesen. Inwieweit andere NTM lupoide Krankheitsbilder hervorrufen, ist bisher unbekannt. Unter suffizienter und ausreichen langer Behandlung heilen diese NTM-Infektionen mit atrophischen Vernarbungen aus.
Lupoide NTM-Infektion durch M. intracellulare (Abb. entnommenn aus: Pampaloni A et al. 2020)
Disseminierte oder aquagene Primärinfektionen
Disseminierte Infektionen können in kontaminierten Whirlpools auftreten. Längerer Aufenthalt im "wohlig warmen Wasser" führt logischerweise zu einer Aufquellung der Haut, die dann offensichtlich vulnerabel, für NTM attackierbar wird. Mycobacterium intermedium wurde als Verursacher isoliert. Aquagene NTM-Lokalinfektionen können, wie mehrfach dokumentiert, auch nach Fußbädern bei kosmetischer Pediküre vorkommen. Es empfiehlt sich dringend, die Hygiene zu hinterfragen.
Nosokomiale NTM-Infektion nach Lipolyse durch M.lentiflavum (Abb. entnommen aus: Mello RB et al.2020)
Nosokomiale subkutan/kutane NTM-Primärinfektionen: Die vielen und gut dokumentierten Berichte über nosokomiale NTM-Infektionen bei kosmetischen Prozeduren und Operationen werfen herausfordernde und wichtige medizinisch-ethische Fragen auf. Berichte über mykobakterielle Sekundärinfektionen nach kosmetischen Lid- und Faceliftingoperationen lassen aufhorchen, auch nach Filler-Applikationen, nach Liposuktionen oder Tätowierungen. Nachweislich sind v.a. Erreger aus dem M. fortuitum-Komplex. Aber auch andere schnellwachsende NTM wie M. abscessus und M. immunogenum, um die wichtigsten zu nennen.
Die Zervikale Lymphadenitis bei Kindern
Dieses gut definierte Krankheitsbild tritt bei Kleinkindern auf, in > 95% der Fälle einseitig. Zervikale, submandibuläre oder paraaurikuläre Lymphknoten sind betroffen. M. lentiflavum ist der bevorzugte Erreger. Nicht selten ist eine spontane Perforation oder Fistelung nach außen mit Entleerung von putridem Material verbunden. Das Krankheitsbild erinnert an die Tuberculosis cutis colliquativa. Das Allgemeinbefinden ist zumeist nicht gestört.
Sekundäre kutane NTM-Infektionen
Disseminierte NTM-Infektionen
Disseminierte sekundäre NTM-Infektionen der Haut treten nach hämatogener Aussaat der Erreger auf. Ihren Ausgang nehmen sie von Organinfektionen, z.B. der Lunge. Klinisch finden sich disseminierte kleinpapulöse, auch papulo-pustulöse Effloreszenzen. Dies Szenarium kann bei längerwährenden immunsupprimierenden, antipsoriatischen, antirheumatischen oder onkologischen Systemtherapien z.B. mit TNF-alpha-Blockern auftreten.
Kolliquative sekundäre NTM-Infektionen
Analog zur Tuberculosis cutis colliquativa kann es nach infektiöser und einschmelzender Lymphadenitis durch NTM zu fistulierenden „scrofulodermatischen“ Prozessen kommen.
Abszedierende Lymphadenitis durch M.genavense (Abb. entnommen aus: Tribuna C et al. 2015)
Diagnostik und Therapie der NTM-Infektionen: Die Entnahme von Gewebe für die Histopathologie und für Mykobakterienkulturen sichern die Diagnose. Individuelle Empfindlichkeitstests sind therapeutisch nützlich. Die Behandlung umfasst eine Kombination verschiedener antimikrobieller Mittel. In schweren Fällen oder bei tiefem Befall des Gewebes kann auch eine chirurgische Resektion in Betracht gezogen werden (therapeutische Einzelheiten s.u. Altmeyer`s Enzyklopädie Medizin).
Meine lieben Kolleginnen und Kollegen,
zurück zu Ausgangsfrage dieses Newsletters! Sind kutane NTM-Infektionen eine dermatologische „quantité négligeable?“ Dazu ein klares „Nein“.
Unsere gemeinsame Reise durch das Land der nichttuberkulösen Mykobakterien begann mit einem dermatologischem Schulterzucken, nach dem Motto: weit weg von meiner täglichen Arbeit. Das Schwimmbadgranulom ist selten, das Buruli-Ulkus spielt in unseren Breiten derzeit noch keine Rolle. Insgesamt hatte es den Anschein, dass die NTM-Infektionen eher ein internistisches Problem sind. Das jedoch ist, wie wir gesehen haben, nur die halbe Wahrheit.
„Eins zwei drei, im Sauseschritt, läuft die Zeit, wir laufen mit“.
Ich beende diesen Brief mit diesem Wilhelm-Busch-Zitat. Wenn Wilhelm Busch damit meint, dass man sich den Trends der Zeit nicht entziehen kann, dann offenbart sich meinem etwas distanzierten, medizinischen Blick auf das italienische Fernsehprogramm eine bemerkenswerte Perspektive. Es wimmelt nur so von aufgebrezelten Frauen mit eindeutig erkennbaren, manchmal sogar grotesk anmutenden operativ- kosmetischen Korrekturen. Botox-gestraffte, amimische Gesichter, Kollagen aufgepolsterte Wangen, aufgespritzte Lippen, denen man eine plötzliche Explosion zutraut. Hier positionieren sich ganz offensichtlich die Vorbilder unserer Jugend. Ich erkenne einen nahezu zwanghaften zivilisatorischen Mainstream, dem sich Viele nicht entziehen wollen oder können. Ein kurzer Blick ins Internet offenbart ein überwältigendes Angebot an operativ-kosmetischen Dienstleistungen. Es bedarf keiner prophetischen Gabe, um vorauszusagen, dass im Kosmetiksektor komplikative OP-Prozeduren zunehmen werden, v.a. dann, wenn absolut unabdingbare hygienische OP-Standards, möglicherweise aus Unachtsamkeit oder auch aus ökonomischen Gründen, vernachlässigt werden. Damit schlägt die Stunde der opportunistischen Nichttuberkulösen Mykobakterien. Nein, sie sind aus dermatologischer Sicht heutzutage keine „quantité négligeable“ mehr. Sie sitzen sozusagen in den Startlöchern unserer zivilisatorischen Zwanghaftigkeiten.
Indem ich Ihnen herzliche Grüße aus einem inzwischen schon wieder angenehm warmen Duino-Aurisina sende, verbleibe ich, auch weiterhin und unverdrossen Botox- und hoffentlich auch NTM-frei,
Ihr
P. Altmeyer
Literatur
S. u. Nichttuberkulöse Mykobakterien in Altmeyers Enzyklopädie
Frau Prof. Bacharach-Buhles danke ich für inhaltliche Anregungen, Dr. Katja König für das sorgfältige Korrekturlesen dieses Manuskriptes.
